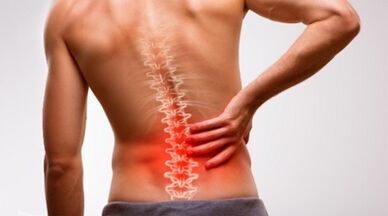
La osteocondrosis lumbar es una enfermedad común del sistema musculoesquelético. La columna lumbar es más susceptible a las lesiones debido a la buena movilidad. El desgaste acelerado del tejido de cartílago ocurre en combinación con un estilo de vida bajo, lo que finalmente conduce a la osteocondrosis en combinación con un estilo de vida bajo.
Debe saber cómo reconocer las primeras señales para obtener atención médica calificada a tiempo.
Información breve sobre la osteocondrosis de la columna lumbosacra
El dolor de espalda es uno de los síntomas más comunes de pacientes con traumatólogo. El segundo nombre del síndrome es la dorsalgia de los discos intervertebrales. Según las estadísticas, un promedio de 8 de cada 10 personas en sus vidas se queja al menos una vez por incomodidad en la zona lumbar. Alrededor de un tercio de los pacientes que vieron al médico, el síndrome de dolor adquiere un carácter patológico persistente que causa síntomas graves y enfermedades dolorosas en el paciente. El dolor de espalda largo no solo puede causar agonía física, sino que también causa inestabilidad mental.
Dado que el tejido del cartílago pierde su resistencia y elasticidad, gradualmente comienza más delgado y se derrumba. Como resultado, se producen grietas en los anillos fibrosos de los discos intervertebrales. Con el tiempo, el anillo de fibra se extiende bajo presión, sobresale, aumenta y se rompe. Si el contenido del anillo fibroso es un núcleo de pulpa, se apaga, se forma una hernia. Por esta razón, la osteocondrosis aumenta las posibilidades de ocurrencia de complicaciones tan impresionantes.
Las causas de la aparición de la enfermedad
En la mayoría de los casos, la osteocondrosis tiene una naturaleza hereditaria. Se ha demostrado que cuando los parientes directos sufrieron enfermedades degenerativas del sistema de aparatos de movimiento, sus hijos se encuentran con patologías de la columna vertebral con más frecuencia.
Otros casos tienen razones extrovertidas:
- Mantener una actitud incorrecta.
- Sobrecosión muscular excesiva en conexión con un gran esfuerzo físico en el trabajo o en deportes.
- Levantamiento de pesas incorrecto y frecuente.
- Una de las razones más comunes es la hipodinina. La falta de movimiento y la actividad física mínima a menudo conducen a problemas con la columna vertebral que a los deportes.
- Infecciones inflamatorias transmitidas previamente: tuberculosis o osteomielitis, contribuyen a la manifestación de procesos degenerativos en la columna vertebral. En este caso, la osteocondrosis tendrá una naturaleza contagiosa y una complicación.
- La perestroika hormonal puede provocar una osteocondrosis sagrada lumbosacra. Este fenómeno se asocia más a menudo con ciertos tiempos de edad. Un ejemplo común es ingresar a la menopausia. Después del final de los ciclos mensuales, una mujer tiene una disminución de las hormonas esteroides sexuales, lo que significa que el cuerpo es prácticamente absorbido por el cuerpo. Las reservas en los huesos se lavan intensamente. Si no pones a una mujer en el GZT, no solo ganará osteocondrosis de la espalda baja, sino también osteoporosis. El riesgo de osteocondrosis aumenta con el uso frecuente de glucocorticosteroides sintéticos. El riesgo aumenta con la falta de nutrición durante la pubertad, con un esfuerzo físico en combinación con una dieta dura y en la vejez.
- La presencia de patologías congénitas de la cresta, incluida una anomalía del tropismo.
- Pies planos y escoliosis.
- La estructura débil de los huesos causada por un déficit de nutrición o en el contexto de la amenorrea en las mujeres.
- Desgaste nacido de los vertebrados y articulaciones.
- Hipermovilidad premórbida de la columna móvil, que aumenta significativamente el riesgo de lesiones.
- Músculos abdominales débiles.
- La presencia de patologías raras, incluido un canal de columna vertebral, una fusión peridural, un espondilolista, oncología o tumor de la columna vertebral, neuromiositis.
- La presencia de trastornos endocrinos: obesidad e hipotiroidismo no compensado.
- Anteriormente, las lesiones en la cresta, los ligamentos, las articulaciones y los tendones sufrieron.
- Mal poder y estrés psico -emocional frecuente.
- Cambios de edad degenerativa.
También hay ciertos grupos de riesgo asociados con actividades profesionales nocivas. Los ejemplos incluyen constructores, empresas de mudanzas, informáticos, camareros, maestros. Para minimizar el riesgo de tales enfermedades, debe distribuir correctamente la carga en la parte posterior y tratar la actividad física moderna.
Síntomas de osteocondrosis lumbar
La enfermedad tiene muchos síntomas, por lo que es necesario resaltar la clasificación de acuerdo con el tipo de dolor:
- Síndrome isquémico Asociado con la compresión de las arterias que fluyen a través de las vértebras. Como resultado de la ocurrencia, un deterioro continuo de la circulación sanguínea, en la que se altera la dieta en las extremidades inferiores. Es posible aumentar la presión arterial.
- Síndrome de vertack en relación con las deformaciones que ocurren en los nervios y los vasos. Con efectos negativos más largos, cambios de actitud, la espalda se inclina, el equipo cambia y los músculos sin actividad física son atrofia. Como resultado, el paciente comienza a tener un dolor severo.
- Síndrome estático. Las vértebras desarrollan movilidad patológica que puede ocurrir cifosis o lordosis. Durante el desarrollo de la patología, la columna se deforma gradualmente, ya que además de la curvatura en las vértebras, la fijación muscular falsa se produce en las áreas afectadas. Las consecuencias de un síndrome estático: la parte posterior está retorcida y una persona ya no puede enderezarlo sola.
- Síndrome neurológico en relación con la sujeción de raíces nerviosas. Cuando se produce la presión de los nervios, la sensibilidad del paciente disminuye, puede ocurrir la aparición de debilidad en las extremidades. En casos severos, la parálisis, los escalofríos y la pérdida completa de conductividad se determinan en el fondo del daño a las fibras nerviosas.
Los síntomas generales de la osteocondosa de la columna lumbar incluyen las siguientes manifestaciones:
- Dolor severo al final de la parte posterior, incluida toda la columna lumbar, con un posible regreso al sacro.
- Con el desarrollo del síndrome radicular, hay un dolor agudo que proporciona los bastardos inferiores de las extremidades. Las piernas generalmente pescan calambres. Hay sordera y paraestesia en los dedos. El dolor da las manos con menos frecuencia.
- La radiación del dolor renal es posible. El paciente puede quejarse de los problemas del sistema de orina que no se confirma durante el diagnóstico.
- El paciente es torturado por un mal sueño porque es incómodo en la columna lumbar.
- El paciente siente tensión y cansancio en la región lumbar.
- Si le das la espalda y se pueden sentir rigidez y tensión.
- Los feets ocurren regularmente en la parte posterior.
- Después de una ligera actividad física, el paciente se siente fatiga severa. También hay fatiga crónica en la vida cotidiana.
- Con la progresión adicional de la enfermedad, el paciente tiene dolor en la región lumbar.
- Las extremidades a menudo se vuelven sordas, y el paciente a menudo tiene un crujido patológico en la parte posterior.
- Violación de la función motora debido a los síntomas al final de la parte posterior.
- Calambres y calambres musculares.
- Mareos y dolor de cabeza.
- Reducción del tono de los músculos de la espalda y las extremidades inferiores.
Todos los síntomas similares requieren al médico. También hay ciertos signos asociados con el género. Los hombres tienen problemas en el área genitaria que pueden influir negativamente en la potencia. Las mujeres tienen dolor severo en el perineo y la pelvis, lo que también indica daño a las terminaciones nerviosas. En casos avanzados, los órganos internos son prolapso, incluidos el útero y los accesorios. Esto se debe a fuertes procesos atróficos en los músculos que apoyan la columna vertebral.
Variedades de síndromes y síntomas de osteocondrosis de la columna lumbar
A través del tipo y la naturaleza del dolor, tales condiciones patológicas comparten:
- lumbago - Se caracteriza por un estado agudo. Los signos característicos son la incapacidad de moverse del dolor que ocurre en el fondo de los bastardos. Esta condición se desarrolla con mayor frecuencia en el fondo de la atrofia muscular, las lesiones, la sujetar las raíces nerviosas y los discos intervertebrales.
- Lumbargia - Patología, que se caracteriza por un dolor largo y doloroso. La lumbalgia es más común en el contexto de la osteocondrosis, la hernia, los espondilos o el plomo. El síndrome es más común.
- Ciática. Este tipo de síndrome de dolor es característico de la zona lumbar. El síndrome a menudo se confunde con Ishias, que se caracteriza por un dolor causado por una sujeción de raíces nerviosas. El síndrome del dolor se conecta más a menudo a una sujeción del nervio ciático, que empeora significativamente la movilidad en la columna lumbar. El paciente generalmente no puede doblarse porque la movilidad de la región lumbar se deteriora. También es difícil correr y sentarse normalmente. La sujeción del nervio ciático conduce a otro deterioro desagradable: el calambre de la pera liderado por las peras. Como resultado, una persona tiene disparos desde atrás hasta los músculos de la pantorrilla que fluyen a través del muslo. El curso se paraliza, los calcetines de las piernas giran hacia los lados y en las nalgas sienten dolor al caminar, correr y sentarse. Se requiere un enfoque integral para el tratamiento.
- Cambios discogénicos Conectado con el progreso de la dorsopatía. El primer signo de tal deterioro es la pérdida de sensibilidad y sordera en las extremidades inferiores. La espalda, las nalgas, las caderas y el abdomen inferior sufren. Todas estas zonas están penetradas por síntomas constantes. Con un deterioro severo, hay signos de un proceso inflamatorio: la temperatura corporal, la debilidad ocurre en el cuerpo, se produce incontinencia en la orina. El paciente también empeora el apetito, lo que conduce a una disminución en el peso corporal. En esta situación, también se requiere un enfoque integrado al tratar la enfermedad.
- Radiculopatía También se asocia con la restricción de las habilidades motoras de la columna vertebral y la abrazadera de las terminaciones nerviosas. Como resultado de la aparición de este tipo de síndrome de dolor, el paciente siente dolor en la parte inferior del cuerpo, una disminución o violación de los reflexiones motoras. Existe un deterioro en la movilidad de las articulaciones y una disminución en el tono muscular en un fondo de compresión debido a la radiculitis.
Todos los síndromes de dolor mencionados anteriormente requieren un tratamiento urgente, comenzando en las primeras etapas de las manifestaciones. De hecho, la patología ha empeorado con el tiempo, lo que lleva al curso de la enfermedad a un fuerte deterioro en la calidad de vida.
Osteocondrosis de la columna lumbar: etapas del desarrollo
La clasificación general de la enfermedad en estadios incluye tales niveles de desarrollo de osteocondrosis de la columna lumbar:
- El primer grado no causa deterioro fisiológico de la columna vertebral. El paciente se siente bien y no sospecha la presencia de problemas con la columna vertebral. Los procesos destructivos activos se crean en la fase inicial. El borde de pulpo cambia su posición y se filtra gradualmente a través de las microrises del anillo fibroso. Al comienzo del artículo, se mencionó que el paciente tiene una violación de los procesos metabólicos antes de que ocurra la enfermedad, lo que debilita el caparazón del cartílago y cubierto con microricis. Como resultado, la irritación del extremo nervioso aparece con el tiempo, lo que significa que el paciente siente los primeros signos de síntomas en la columna lumbar.
- La osteocondrosis de la segunda etapa se caracteriza por la aparición de signos de inestabilidad de la región lumbar. Hay cambios dinámicos en las vértebras en relación con la sección que se encuentra arriba. El paciente tiene signos de síndrome de compresión y trastornos reflejos.
- En el paciente, en el evento 3 de la etapa de la patología, ya existe un deterioro que está conectado al plomo del contenido del anillo de fibra. Aparecen accesorios, prolapso o hernia. En el caso de la tercera etapa de la patología, se presionan las raíces del canal de la columna y los vasos sanguíneos. En esta etapa ya hay dolor severo asociado con sacerdotes e inflamación. La movilidad fuerte también es limitada, surgen adaptaciones en las extremidades inferiores.
- El nivel terminal es el cuarto. En esta etapa, ya se están creando cambios fisiopatológicos irreparables. El paciente tiene patologías del sistema óseo, que está conectado al crecimiento de los cuerpos giratorios de hueso. Como resultado, surgen reacciones con la compensación de respuesta: la carga se transfiere a otros vertebrados más débiles. Existente, restricción de movilidad en la amplitud de la columna vertebral. El crecimiento óseo patológico presiona el canal vascular y los extremos nerviosos, lo que enfatiza significativamente el curso sintomático de la patología.
Lumbarosteocondrosis - diagnóstico
Cuando el paciente llega al médico, prescribe una serie de pruebas de laboratorio basadas en la anamnesis ensamblada para identificar la osteocondrosis del certificado lumbar de la columna:
- X -ray. Este es un análisis fundamental con el que generalmente puede evaluar la condición de la columna vertebral. X -RAY no muestra cambios patológicos pequeños e iniciales, pero identifica violaciones brutas en el tejido óseo. Si la imagen muestra signos de eliminación de vertebrados u oscurecimiento que no corresponden al tamaño normal, se requieren otros estudios.
- Tomografía por computadora. Esta es una versión más avanzada de la imagen X -Ray, con la que puede ver los cambios negativos más pequeños en el tejido óseo en el punto de destrucción, ya que las imágenes se toman en una imagen de tres dimensiones.
- Imágenes de resonancia magnética. Este tipo de diagnóstico está cerca de la TC, pero le permite considerar mejor los tejidos blandos. La resonancia magnética diferencia entre el deterioro en la osteocondrosis, incluida la hernia y el plomo. Este tipo de diagnóstico es suficiente para hacer un diagnóstico con precisión con una destrucción degenerativa del tejido óseo.
- Realizar pruebas de tallerBasado en biomaterial. Los pacientes a menudo tienen una prueba general de sangre y orina para controlar los indicadores básicos. Estos datos le permiten evaluar superficialmente el estado de salud del paciente.
- Entrega de muestras reumatológicas. Es necesario analizar para eliminar la naturaleza reumatoide de la patología.
Después de la inspección e implementación de las pruebas necesarias, realice un diagnóstico final.
Tratamiento de la osteocondrosis de la columna lumbar
Se requiere un enfoque integrado al tratar la patología. En los estadios 1-2, el tratamiento conservador utilizando medicamentos y fisioterapia se usa en el período recreativo. En presencia de 3 o 4 estadios, se requiere una intervención quirúrgica si el paciente tiene indicadores graves para el deterioro de la salud.
Tratamiento farmacológico del proceso patológico
En caso de daño a los discos intervertebrales que se crearon en el fondo de la osteocondrosis del departamento lumbosacro, se muestra el uso de una extensa lista de medicamentos. Algunos productos sirven para la terapia sintomática, otros para mantener la salud.
Qué drogas prescriben:
- Medicación antiinflamatoria no esteroidea, analgésicos. Estos medicamentos hacen considerablemente la condición del paciente, especialmente en el período agudo. Gracias al efecto pronunciado de este tipo de medicamento, es posible calmar el dolor rápidamente en 1-2 días. Por lo general, los pacientes son recetados por AINE del efecto selectivo porque dañan menos la membrana mucosa del estómago. Si los AINE viejos indiferentes no pueden usarse durante más de 5 días, el medicamento de la nueva generación puede emborracharse para un tracto gastrointestinal saludable durante 2-3 semanas sin temor a las consecuencias. En presencia de gastritis o úlceras, es mejor estar seguro y usar protectores de huéspedes, inhibidores de la bomba de protones.
- MUSORELAXANTES - Medicamentos para eliminar los calambres musculares dolorosos. En el caso de la osteocondrosis, la carga en el corsé muscular, que está conectado a la debilidad de la columna, tiene lugar en una distribución inadecuada. Como resultado, algunos músculos se sujetan mientras que otros están en Hipotonus. Para aliviar el calambre doloroso, se prescribe la relajación muscular. La duración del curso del tratamiento y el sistema para tomar píldoras es seleccionado por el médico tratante.
- Vitaminas de neurotropo. Estos fondos incluyen vitaminas de biamina, tiamina, cianocobalamina y piridoxina. En uso combinado B1, B6 y B12 en dosis grandes, se produce un efecto analgésico. Los componentes tienen un efecto positivo en las terminaciones nerviosas y nutrenlos. Estas vitaminas también participan en la construcción de conchas de mielina que cubren los nervios. Dichos medicamentos se recetan principalmente para el síndrome radicular si es necesario aliviar el dolor asociado con pacientes nerviosos. Las inyecciones se usan durante 2-3 semanas y luego cambian a formas orales de liberación.
- Condroprotectores. Estos medicamentos tienen propiedades protectores en términos de cartílago. Si hay signos claros de regeneración de cartílago, los condroprotectores deben prescribirse con un curso largo. Las primeras inyecciones se usan durante 2-3 meses y luego cambian a tabletas. El uso mínimo del uso es de seis meses con un descanso de varios meses. Los componentes de electricidad en la composición son condroitina sulfato y hidrohoruro de glucosea. Los sistemas de recepción y dosificación se seleccionan individualmente.
- Calcio en combinación con vitamina D3. Estos componentes sirven para fortalecer el tejido óseo. Los brotes de los huesos se refuerzan con la edad debido al desgaste de hueso, la desnutrición y la deficiencia hormonal. El material principal del árbol es el calcio. Sin ellos, es imposible obtener un corsé de hueso fuerte. Para que se absorban las preparaciones de calcio, es necesario tomar vitamina D3. Para evitar la falta de colecalciferol, es necesario visitar regularmente el sol en verano y tomar vitaminas adicionales en invierno.
- Polivitaminas complejas. Hay datos de investigación de que la absorción constante de vitaminas en forma natural o sintética en dosis fisiológicas fortalece la inmunidad en las exacerbaciones estacionales de SARS, infecciones respiratorias agudas. Las personas con enfermedades de la columna lumbosacra deben monitorear cuidadosamente su propia salud.
- Bloqueo con anestésico Se llevan a cabo con un síndrome de dolor mal cortado con AINE. Las inyecciones de corticosteroides relacionados con bloqueos también son efectivas. Esto significa inflamación calmante, que acelera la recuperación en tiempo agudo. El rendimiento del bloqueo debe ser realizado por un médico altamente calificado con una experiencia integral en su uso. Es aconsejable llevar a cabo el bloqueo bajo el control del ultrasonido para no ingresar a otras partes de la columna vertebral. Dichos métodos de tratamiento ayudarán a deshacerse del dolor crónico rápidamente.
- Ungüentos y geles especiales. Con la ayuda de fondos locales, también puede combatir con éxito el síndrome de dolor crónico con una fuerza moderada y débil. Varios productos se enfrían o calientan, que generalmente pueden consumir regularmente medicamentos externos. Al usar medicamentos en la superficie de la piel, puede usarlos durante mucho tiempo. Dichos medicamentos prácticamente no están incluidos en el torrente sanguíneo sistémico para que no causen ningún efecto secundario. Es importante prestar atención a la condición de la piel después de usar el medicamento. Si hay una erupción o picazón, debe cancelar el medicamento.
La homeopatía o los modos anti -Spas también se pueden recetar. El diagrama del médico de tomar medicamentos está determinado individualmente por el médico.
Métodos conservadores de tratamiento sin fondos
En el período de recuperación, los métodos de fisioterapia deben usarse para mejorar la circulación sanguínea y normalizar los procesos metabólicos en los afectados. Los métodos de recuperación activos se utilizan exclusivamente después de la terminación del dolor agudo. El apoyo del tratamiento conservador es el curso crónico de la enfermedad, que evita los ataques de deterioro.
Los métodos de rehabilitación activa incluyen:
- Implementación de lecciones deportivas de fisioterapia. Con el desarrollo de la osteocondrosis lumbar, se requieren ejercicios especiales que mejoren el flujo sanguíneo, lo que respalda el mantenimiento y el apoyo de los músculos del tono. LFK primero debe llevarse a cabo bajo la supervisión de un instructor, incluidas las reglas de seguridad. Los ejercicios se llevan a cabo en posición de pie, sentada o mintiendo, dependiendo del complejo asignado en un especialista. Cuando el paciente ha experimentado, puede hacer gimnasia en casa. No debe ignorar la parte útil de la lección, calurosa y ganchos. Después de un buen calentamiento, los músculos están protegidos de las lágrimas y los esguinces. La última fase de la ejecución acelera los procesos de restauración en los músculos. Con ejercicios regulares, los músculos se vuelven fuertes, lo que debilita el dolor en la espalda.
- masaje - Una oportunidad para relajar el tejido muscular tenso en condiciones de contacto. Un especialista con la ayuda de las manos mejora el flujo sanguíneo en los músculos para que pueda eliminar una fuerte sobretensión. Los masajes en combinación con relajantes musculares son más efectivos. Estas drogas eliminan el calambre y la espasticidad. La estimulación adicional con las manos potencia el efecto de la droga. Se recomienda visitar al masajista varias veces al año en cursos para que ocurra un efecto constante.
- Terapia manual. Usando este método de exposición, es posible rebobinar los músculos sin tener en cuenta el grado de resistencia. A diferencia del masaje, este método es violento, aunque efectivo. Con la osteocondrosis lumbar descuidada, es peligroso usar prácticas de tratamiento manual si el especialista no experimenta lo suficiente. Antes de contactar a un terapeuta manual, debe familiarizarse con la lista de contraindicaciones, incluida la presión arterial alta, la enfermedad cardíaca y la presencia de una hernia en la industria lumbar.
- Métodos fisioterapéuticos. Con la ayuda de la fisioterapia, es posible mejorar el flujo sanguíneo local en el área afectada sin influir en otras zonas de la parte posterior. La esencia de la fisioterapia es simple: combina métodos de tratamiento de hardware y medicamentos. Los ejemplos son la electroforesis. Los medicamentos se administran a través de la piel bajo la influencia de un láser de cierta frecuencia. Use el grupo B. Las vitaminas de inyección con más frecuencia con el dispositivo que puede meter en la piel de la piel a medicamentos sin crear un efecto sistémico en el cuerpo. La terapia magnética y la terapia de onda de choque también están relacionadas con los métodos de fisioterapia. Las frecuencias de radiación aceleran los procesos de regeneración en las articulaciones y ligamentos sin causar efectos secundarios.
En el contexto del tratamiento complejo, se puede prescribir acupuntura, hirudoterapia o homeopatía.
Cuando se lleva a cabo una intervención quirúrgica
Las operaciones se requieren en casos avanzados en los que el paciente es torturado por síndromes neurológicos severos que han surgido el trasfondo de la osteocondrosis lumbar. Si el paciente tiene una complicación en forma de hernia, las extremidades fueron quitadas y la sensibilidad del intestino o la vejiga fue perturbada, la hospitalizada con urgencia. En este caso, la operación se lleva a cabo de acuerdo con los indicadores de la vida.
También hay signos relativos de la operación. Los ejemplos son la sordera frecuente de las extremidades, quejas constantes en la parte posterior, que no es accesible para el tratamiento conservador, una pérdida parcial de sensibilidad a los dedos. En este caso, puede optar por el tratamiento quirúrgico de forma independiente.
La osteocondrosis lumbar es una patología grave que requiere un enfoque integrado para la terapia. Los medicamentos y la fisioterapia se recetan en las primeras etapas. Si la enfermedad progresa rápidamente, la cirugía puede ser necesaria.


































